担当:野中 洋一(外来担当日 木曜)
MRIや脳ドックの普及によって、無症候性脳腫瘍が見つかる頻度が以前に比べ格段に高くなってきました。しかしながら良性脳腫瘍の代表である神経鞘腫や髄膜腫等については、その治療方針に一定のガイドラインというものは存在せず、施設によって様々です。我々は治療適応のあるもに対しては手術を第一選択としています。
聴神経腫瘍とは
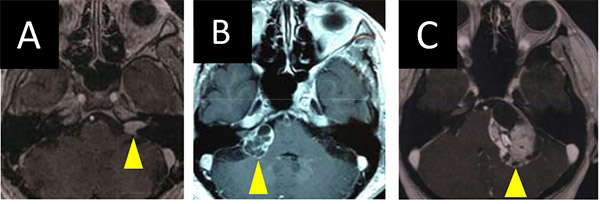
聴神経腫瘍とは、脳神経のうち第8脳神経(聴神経)から発生する良性脳腫瘍のひとつです。中年以降の女性に多くみられ、基本的には非常にゆっくりと成長します。しかし成長速度はそれぞれで、中には何年も大きさが変わらないものあれば、一年に数ミリずつ確実に成長するもの、また数年間おとなしくしていたものが急に大きくなりだすような場合もあります。聴神経は顔面神経(第7脳神経)とともに脳幹から出て行き、「内耳道」の中へ入っていきます。聴神経腫瘍はまず内耳道の中で発生し、成長すると内耳道内を満たします(A)。さらに成長すると「小脳橋角部」へ張り出してきます(B)。腫瘍が内耳道を満たした時点で症状がでることもあれば、脳幹を圧迫する(C)ぐらいになってはじめて症状がみられることもあります。
主な症状
多くは「聴力低下」で発症します。その他耳鳴りやめまい、ふらつきも代表的な初期症状です。これらの症状は腫瘍の大きさとはあまり関係ないようで、非常に小さい腫瘍でもこれらすべての症状がみられることもあります。脳幹を圧迫するような大きな腫瘍ではさらに多彩な症状がみられます。聴神経の上方にある三叉神経を圧迫すれば、腫瘍と同側顔面の感覚異常や痛みが、また腫瘍の圧迫により髄液の経路である「第四脳室」が塞がれたりすることで「水頭症」とよばれる状態になることもあります。
聴神経腫瘍に対する治療適応
脳ドックやたまたま行った検査で聴神経腫瘍が見つかることもあります。見つかったときの腫瘍の大きさや症状が治療を行うための重要な判断材料になります。無症状であっても脳幹に接しているもしくは脳幹を圧迫しているものは治療適応となります。非常に小さく症状がない場合には経過観察となることが多いです。聴神経腫瘍は良性脳腫瘍であり成長速度はゆっくりでありますが、腫瘍が大きくなるとほとんどの患者さんで聴力が落ちてきます。また一方で腫瘍の成長の有無に関係なく、時間経過とともに聴力障害が進行するともいわれております。そして一度低下した聴力が元に戻る可能性は非常に低いため、これらのことを参考に、経過観察を行うべきか、聴力温存目的に早期に治療を開始するか等をよく考えなければなりません。
治療法
患者さんの状態、腫瘍の大きさ、症状等から総合的に考慮されます。
1. 経過観察
症状がなくたまたま見つかった、もしくは既に難聴ではあるがサイズが小さな聴神経腫瘍等に対する治療方針については意見が分かれます。数年経過してもほとんど大きくならないものがあるため、まずは「経過観察」を勧めることが多いです。この場合は定期的にMRIを撮影し、腫瘍が増大傾向にあれば治療を考慮します。もしくは症状悪化まで待つこともあります。その一方で早期発見、早期治療を勧める場合もあります。
2. 外科的摘出
聴力低下の程度が軽い時点で腫瘍が見つかり、なおかつ腫瘍サイズが20mm以下であれば聴力を保ったまま腫瘍を「全摘出」できる可能性が高くなります。これを「聴力温存手術」といいます。また全摘出することよりも聴力を温存することに重きをおく場合には、安全な範囲の摘出(亜全摘:80‐90%の摘出)にとどめることもあります。すでに難聴を来している患者さんの場合、低下した聴力を手術で元に戻すことはできませんが、聴力低下が軽度の患者さんであれば腫瘍を摘出しても手術後に聴力を保つことのできる「チャンス」が残っています。このチャンスは腫瘍サイズが小さければ小さいほど多い傾向にあります。さらに手術を考える上で忘れてはならないのが「顔面神経」の存在です。顔面神経は脳幹から内耳道内部まで聴神経と並んで走行します。つまりすべての症例で腫瘍と顔面神経は癒着していると考えなければなりません。腫瘍の大きさだけで考えると腫瘍が小さい方が顔面神経の温存率は高くなります。慣れた術者(エキスパート)ほど術後成績がいいのは当然ですが、腫瘍と顔面神経との癒着が強い、顔面神経が引き延ばされて薄くなっている等の条件が重なると手術難易度は高くなり、エキスパートといえどもいい成績を出すことは難しくなってきます。術後に顔面神経麻痺を出さないように「腫瘍を一部残す」ことも時には必要となりますが、その判断も決して容易ではないです。聴神経腫瘍の手術は脳神経外科の領域でも最も難易度の高い手術のひとつといえます。
3. 放射線治療
ガンマナイフという定位放射線治療が用いられるようになってからは、多くの施設で聴神経腫瘍に対する放射線治療が行われており有用性も認められております。入院期間も短く、身体的負担も軽度である一方で、治療を行ったからといって腫瘍が消えるわけではありません。どの治療にも利点欠点があります。どのタイミングでどの治療を行うのが正解というものではなく、それは患者さんそれぞれによって異なります。したがって患者さんが担当医と良くお話されたうえで治療法を選択することがとても重要であるといえます。
