担当:馬場 胤典(外来担当日 火曜)
下垂体腺腫は頭蓋内腫瘍の15-18%をしめ、脳腫瘍の中で3番目に頻度の多い腫瘍です。年間発生率は10万人に対し2~3人と報告されています。
1. 下垂体について
下垂体はトルコ鞍に納まっているホルモンの中枢器官です。下垂体は、前葉・後葉の2葉から構成され、下垂体前葉からは、成長ホルモン・甲状腺刺激ホルモン・副腎皮質刺激ホルモン・性腺刺激ホルモン(卵胞刺激ホルモン・黄体形成ホルモン)・プロラクチン(催乳ホルモン)を分泌します。また、後葉は・抗利尿ホルモン・オキシトシン(射乳ホルモン)を分泌します。
2. 下垂体腺腫について
下垂体腺腫は下垂体の一部の細胞が腫瘍化した良性腫瘍です。原発性脳腫瘍の中で3番目に多く、外来では比較的多く遭遇する病気です。下垂体腺腫は、機能性下垂体腺腫(ホルモンを過剰分泌する腫瘍)と非機能性下垂体腺腫(ホルモンを過剰分泌しない腫瘍)に大きく分けられます。非機能性下垂体腺腫は、下垂体腺腫全体の約40%をしめ、機能性腺腫の中では、プロラクチン産生性が下垂体腺腫全体の約30%、成長ホルモン産生性が約20%、その他のホルモンを産生するものが約10%を占めます。
3. 下垂体腺腫の症状
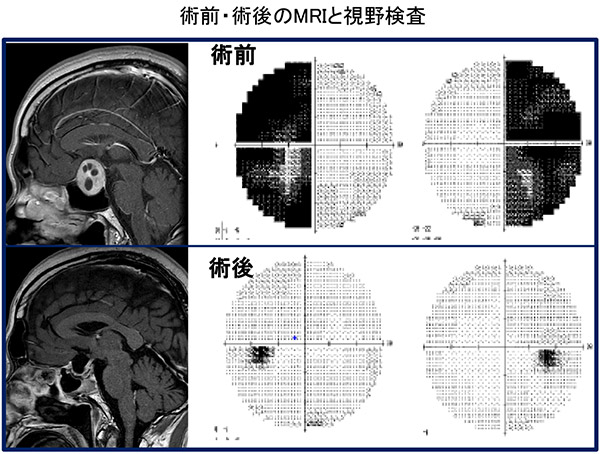
下垂体腺腫の症状は、目の奥や額の頭痛に加え様々な症状が出現します。
- 視力障害・視野狭窄(両耳側半盲)
- 複視(動眼神経 外典神経麻痺)
- 倦怠感 体重減少 食欲低下(成長ホルモン低下)
- 浮腫 便秘 体重増加(甲状腺ホルモン低下)
- 顔貌変化 睡眠時無呼吸症候群 手根管症候群 高血圧 糖尿病 脂質代謝異常(成長ホルモン亢進)
- 中心性肥満 骨粗しょう症 色素沈着 性格変化(クッシング病)
4. 検査
CT・MRIの画像検査に加え、ホルモン検査、視力・視野検査を行います。
ホルモン検査は、早朝安静時採血に加え負荷試験を行い下垂体機能を判定します。
ホルモン異常、視力・視野異常は、自覚症状に乏しいこともあります。
5. 下垂体腺腫の治療
下垂体腺腫の治療は、機能性か非機能性か、症候性か非症候性かによって異なります。
無症候性下垂体腺腫に対しては、基本的に慎重な経過観察を行います。
機能性下垂体腺腫および症候性下垂体腺腫は、治療が必要となります。
プロラクチン産生腫瘍は、カベルゴリンなどのドパミン作動薬が第一選択となり、カベルゴリンによりプロラクチン値の改善に加え腫瘍の縮小効果も期待できます。
症候性下垂体腺腫やプロラクチン産生腫瘍以外の機能性下垂体腺腫は、手術が第一選択となります。標準的な手術方法は、内視鏡下経蝶形骨洞手術となります。
6. 内視鏡下経蝶形骨洞手術
鼻腔より内視鏡を挿入し、鼻中隔粘膜を剥離し、中隔粘膜下(鼻中隔軟骨との間)より鋤骨を削除し蝶形骨洞に至る方法です。
内視鏡を用いることにより深部病変も明るく広い視野で観察が可能となり、安全な腫瘍摘出が可能になります。
下垂体手術を行うことで。下垂体機能の改善率は20%、視野・視力障害の改善は60-80%に得られます。